历经磨难,过关斩将,珠江医院成功救治一名完全性大动脉转位新生儿,为这个小生命重新点燃了希望之光。

新生儿科医护团队与患儿家属合影
致命挑战 新生小宝宝患罕见先天心脏病
不久前,年仅21岁的张女士迎来了她的第一个宝宝。然而,喜悦之情很快被担忧所取代。宝宝出生后第1天便出现呼吸困难、全身发紫的症状,经皮氧饱和度仅有50%~60%(正常人的经皮氧饱和度应在95%到100%之间)。
普宁当地医院新生儿科迅速对宝宝进行了心脏超声检查,发现其患有复杂的先天性心脏畸形——室间隔完整的完全性大动脉转位。
面对如此严峻的情况,当地医院立即联系南方医科大学珠江医院新生儿科,将患儿紧急转院。
完全性大动脉转位是一种罕见的先天性心脏疾病,简单来说,就是胎儿心脏的主动脉与肺动脉在发育过程中互换了位置,导致体循环与肺循环异常。
这种疾病在活产儿中的患病率约为4.7/10000,占所有先天性心脏病的3%,且如果不及时干预,出生一个月内的自然死亡率极高。尤其是室间隔完整的大动脉转位,必须尽快进行手术。
第一关 与时间赛跑,稳住“错位”的心脏
转院后,珠江医院新生儿科王斌主任团队迅速对宝宝进行了详细检查,并制定了针对性的治疗方案。
检查发现,宝宝的情况十分危急,左右心室的交通完全依赖于未闭合的动脉导管。除了需要应用药物帮助开放动脉导管外,还要尽量避免宝宝因缺氧导致的呼吸困难、脑水肿、心律失常、肝功能受损等多器官功能障碍。
在新生儿科医护团队的精心治疗下,宝宝的生命体征暂时平稳。
但挑战才刚刚开始。为了给宝宝争取更多的生存机会,医院迅速组织了多学科专家团队,包括新生儿科、心血管外科、麻醉科、输血科等多个科室的顶尖专家,共同为宝宝制定了详细的手术方案。

多学科会诊,为患儿制定手术方案
第二关 心脏“归位”,手术台上的生死较量
在患儿各项指标均稳定的情况下,手术由珠江医院心血管外科王晓武主任团队主刀。凭借着精湛的技术和丰富的经验,团队成功完成了大动脉转位矫正术。
然而,在手术过程中,王晓武主任团队发现宝宝心功能较差,左心室收缩乏力,于是当机立断,决定采用体外膜肺氧合(ECMO)辅助治疗。经过紧张而有序的手术,宝宝的心率、血压恢复正常,被转至新生儿科进一步治疗。
第三关 如履薄冰,术后修复多器官功能
然而,术后的恢复之路依然充满挑战。因患儿年龄小、体重轻,且经历了复杂的先天性心脏病手术,ECMO治疗的难度极大,出血、心律失常、缺氧等风险随时可能发生。此时新生儿科医护团队必须步步为营,密切关注宝宝的病情变化,及时调整治疗方案,以免患儿再受“打击”。
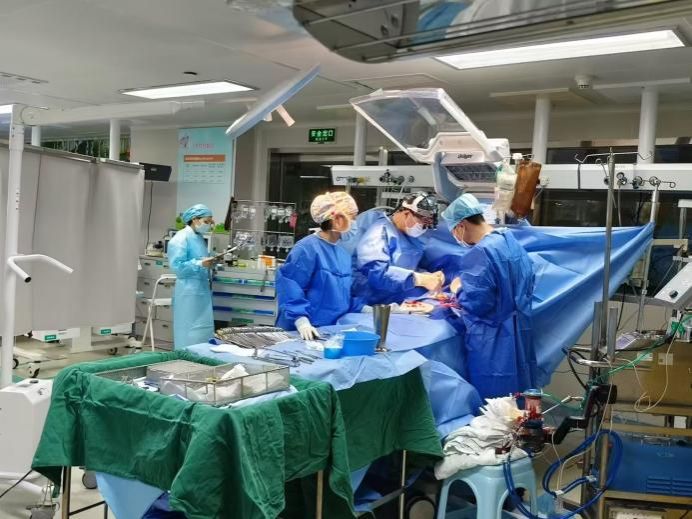
王晓武主任团队为患儿行床旁ECMO撤离术
经过一周的不懈努力,患儿终于成功撤离ECMO治疗。但随后,患儿又出现了无尿、全身水肿、电解质紊乱等问题。
面对新的挑战,王斌主任医师团队决定为患儿行连续肾替代(CRRT)治疗。珠江医院新生儿科在新生儿CRRT治疗上有着丰富经验,10天后患儿病情明显好转,度过了最为艰难的一关。
在患儿病情稳定后,新生儿科联合儿童康复科,为患儿安排一系列康复训练,同时护理团队也为患儿及其家属提供了家庭护理服务。在多学科协助下,患儿逐渐恢复了健康,各项指标均无明显异常。
目前,患儿已顺利康复出院,回到了家人的怀抱。张女士一家对珠江医院的救治工作表示了深深的感激之情。他们表示,是医院的医护人员用高超的医术和无私的关爱,为他们的孩子带来了新生,也让他们重新看到了生活的希望。同时,医护人员也感谢患儿家属们的理解和合作,是他们的坚持和信任,给了患儿重生的机会。