在妈妈肚子里,萌萌(化名)就被发现骶尾部长了一个“大瘤子”——巨大的骶尾部畸胎瘤。这个肿瘤在她出生时已达800克,占据了大半个腹腔,挤压肠管,紧贴盆腔周围器官,生命伊始就面临严峻挑战。珠江医院多学科团队携手护航,通过高难度单孔腹腔镜微创手术,成功拆除了这颗“定时炸弹”,创造了生命的奇迹。

产检惊现胎儿“腹中巨瘤”
萌萌妈妈在孕34周的产检中,发现肚子里的宝宝屁股上长了个“大瘤子”,约10.1*5.3cm。随后,萌萌妈妈来到珠江医院,胎儿医学与产前诊断科主任杨芳仔细查看影像检查,最终确诊为“巨大骶尾部畸胎瘤”
对于产前诊断发现的复杂先天性结构畸形,比如胸部疾病(膈疝、肺囊腺瘤等)、腹部疾病(胆总管囊肿、肠闭锁等消化道畸形)、泌尿系疾病(肾积水等)等复杂病例,珠江医院建立了包括胎儿医学与产前诊断科、产科、小儿外科、新生儿科、影像诊断科等多学科的协作诊疗模式。
面对萌萌的病例,杨芳主任邀请多学科专家团队展开讨论。儿科中心主任、小儿外科主任曾纪晓说,一部分骶尾部畸胎瘤胎儿肿瘤实质成分多为丰富的增生血管,孕期可发生盗血现象,导致胎儿水肿与心功能衰竭,同时也会对母亲产生不良影响。“万幸的是萌萌骶尾部肿物以囊性为主,胎儿情况稳定,严密监测下可以继续妊娠,但要关注肿瘤增长情况,会对毗邻器官形成压迫。”
为了护航母婴健康,多学科合作对孕妇和胎儿进行了个性化精准的孕期监测,监测胎心并观察肿瘤增大及胎儿水肿等异常情况。
孕期到出生,多学科无缝衔接护航
在多学科的协作护航下,萌萌与妈妈平稳度过到孕38周+4天,产科为其施行剖宫产。
萌萌出生后即刻被转入新生儿科,曾纪晓主任迅速组织了新生儿科、影像诊断科等专家团队对这位小生命进行细致的评估。腹盆腔肿瘤巨大,考虑“畸胎瘤III型”,导致子宫、膀胱受压前移,与结直肠关系密切,腹主动脉及双侧髂动脉受压移位同时位于骶尾部,容易产生皮肤压疮导致肿瘤破溃,靠近肛门口极易继发感染。
面对难题,一方面,新生儿重症监护室(NICU)护理团队采取了创新性的解决方案:通过俯卧位和侧卧位体位交替方式,保证了肿瘤表面及周围皮肤的完整与清洁。另一方面,手术刻不容缓,小儿外科团队决定采用更为微创的单孔腹腔镜微创腹骶联合手术。
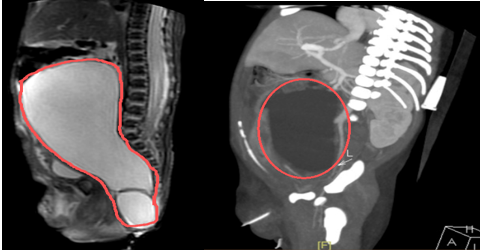
腹部MR+增强CT均提示腹盆腔巨大肿瘤。
曾纪晓主任介绍,肿瘤巨大、新生儿腹腔空间小、手术视野受限,手术对医生操作更高、挑战更大。单孔腹腔镜微创技术可以达到精准切除肿瘤、减少对周围组织的副损伤,其显著的特点是手术创伤更小、术后疼痛更轻、恢复更快,是我们科室获批的“广州地区临床特色技术项目”之一。
在萌萌出生的第二天,曾纪晓主任带领吴凯副主任、刘涛教授、何继贤医生团队克服了种种困难,通过单孔腹腔镜微创腹骶联合手术,完整切除了约800克肿瘤,避免了血管、膀胱、输尿管、子宫附件和阴道及肠管等腹腔脏器的损伤,并完好地保护了肛门括约肌及臀部肌群,避免将来出现排尿排便及下肢功能异常。
术后,得益于NICU精心护理,萌萌第2周转回普通病房,第3周恢复良好,顺利出院。
SCT产前诊断率90%以上,术后定期随访是关键
骶尾部畸胎瘤(sacrococcygeal teratoma,SCT)是畸胎瘤中最常见的类型,是胎儿和新生儿最常见的实体肿瘤。由于产前诊断技术的发展与提高,SCT的产前诊断率可达90%以上。
“绝大多数的新生儿骶尾部畸胎瘤为良性肿瘤,对于产前诊断为骶尾部肿瘤的患儿不应盲目进行引产,畸胎瘤患儿绝大多数能够在出生后经治疗可以痊愈。”曾纪晓主任表示,但是,SCT有一定复发率,且复发后恶性率较高。此外因肿瘤对盆底的直肠、膀胱及臀部周围肌肉有直接的组织压迫,术后存在排尿排便功能异常及下肢功能障碍的可能。因此,术后长期密切随访十分重要。对于像萌萌这样的患者,术后长期随访和必要的功能康复训练是确保远期生活质量的关键,小儿外科团队为其建立完整的长期随访计划。